第四章 酸碱平衡及酸碱平衡紊乱
第一节 酸碱物质的来源及稳态
一、体液酸碱物质的来源(略)
二、酸碱平衡的调节
当体内H+负荷增加时是靠各种缓冲系统及肺肾的调节作用来维持体液的pH相对稳定。
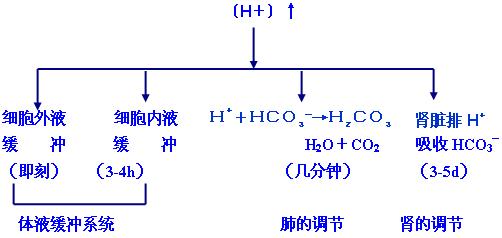
(一)体液的缓冲作用
1、细胞外液的缓冲作用 在细胞外液中有:
NaHCO3/H2CO3,Na2HPO4/NaH2PO4,NaPr/HPr
2、细胞内液的缓冲作用 在细胞内液中有:
KHCO3/H2CO3,K2HPO4/KH2PO4,
KPr/HPr,KHb/HHb,KHbO2/HHbO2
在血浆和红细胞中,分别以碳酸氢盐缓冲对及血红蛋白缓冲对,氧合血红蛋白缓冲对为主,其中以碳酸氢盐缓冲对的缓冲能力最强。
挥发酸:H2CO3 可以变成气体的CO2从肺排出体外,称之为挥发性酸。
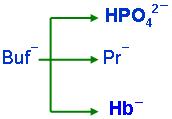
固定酸:不能由肺排出体外,必须由肾从尿中排出的酸性物质,称为固定酸。如S042-、HPO42-、乳酸、有机酸。
体内挥发酸主要由非碳酸氢盐缓冲系统中的Hb缓冲对缓冲。固定酸能被所有缓冲系统包括碳酸氢盐和非碳酸氢盐(Buf-)所缓冲。
(二)肺在酸碱平衡调节中的作用【重点】
肺的调节作用是通过改变肺泡通气量和CO2排出量来实现的。肺泡通气量是受呼吸中枢的控制。延髓的呼吸中枢接受来自中枢化学感受器和外周化学感受器的信息。

(三)肾在酸碱平衡调节中的作用
肾主要调节固定酸,通过排泌H+和NH3重吸收HCO3-达到排酸保碱的作用。
1、近端肾单位的酸化作用(HCO3-的重吸收)

在近曲小管上皮细胞的基侧膜和管腔膜上各有转运蛋白或
称载体,承担离子转运。在基侧膜上还有钠泵,能主动转运Na+。
近端肾单位的酸化作用是通过近曲小管Na+-H+交换完成的。Na+-H+交换的结果是伴有HCO3-的重吸收。肾小管上皮向管腔分泌1moL的H+,也同时在血浆增加 1moL的HCO3-,即每进行一次H+-Na+交换,就有 一个HCO3-重吸收入血。
2、远端肾单位的酸化作用(磷酸盐的酸化)

远端肾单位是由皮质升支粗段末端的致密斑开始的,包括远曲小管、连结段和集合管。
远端肾单位的酸化作用是集合管闰细胞,又称泌氢细胞承担。远端肾单位泌H+到集合管腔后,可将管腔滤液中的碱性HPO42-变成酸性H2PO4-,使尿液酸化,即磷酸盐酸化。
H++HPO42-→H2PO4-
远端肾单位与近端肾单位酸化作用不同点在于:
①远端肾单位H+的排泌是由管腔膜H+-ATP酶泵介导的,近端肾单位H+的排泌是由管腔膜
Na+-H+交换转运蛋白完成的。
②远端肾单位泌H+不能转运Na+,近端肾单位泌H+同时转运Na+。
③远端肾单位HCO3-重吸收是由基侧膜转运蛋白以CI-—HCO3-交换方式逆向转运完成的。而近端肾单位HCO3-是由基侧膜转运蛋白以Na+-HCO3-同向转运至血循环的。
3、NH4+的排出(铵盐的形成)
近曲小管上皮细胞是产生的NH4+的主要场所。

随着酸中毒的加重,不仅近曲小管泌NH4+增加集合管泌NH3也可增加并与尿中H+结合成
NH4+,NH4+在管腔中与CI-结合形成NH4CI,从尿中排泄,即铵盐的形成。可见NH4+的生成和排出是pH依赖性的,酸中毒越严重,尿排NH4+量越多。
总之,HCO3-的重吸收,磷酸盐的酸化,铵盐的形成是肾脏排酸保碱功能的三个基本环节。肾对酸碱平衡的调节是通过肾小管细胞上述活动实现的。
三、酸碱平衡紊乱的类型
血液pH值主要取决于血浆中[HCO3-]和[H2CO3]的浓度比值,三者参数的相互关系可用酸碱平衡公式(Henderson-Hassalbach)表示:

第二节 反映血液酸碱平衡的常用指标及其意义
一、pH pH是指H+浓度的负对数, 即 pH = -Lg[H+]
正常人动脉血pH值为⒎35~⒎45。如果 pH <⒎35为酸中毒,pH >⒎45为碱中毒。
pH是由呼吸因素和代谢因素共同决定的.如果pH在正常范围内,可表明有以下三种情况:
① 酸碱平衡正常.
② 虽有酸碱平衡紊乱,但已完全代偿.
③ 同时存在着酸中毒和碱中毒,且两者作用相互低消的结果.
二、PaCO2 (partial pressure of carbon dioxide)
PaCO2是血浆中呈物理溶解状态的CO2分子产生的张力。
正常值:4.39~6.25Kpa, 平均值:5.32Kpa
由于 PaCO2=PACO2 ,因此PaCO2是反应酸碱平衡呼吸性因素的指标

如果PaCO2>6.25Kpa,反应肺泡通气不足,有CO2潴留,见于呼吸性酸中毒。如果PaCO2<⒋39Kpa,反应肺泡通气过度,CO2排出过多,见于呼吸性碱中毒。但是在代谢性酸中毒,代谢性碱中毒经呼吸代偿后,PaCO2也可以分别降低或升高。
三、SB(Standard bicarbonate)
SB是全血在标准条件下(37~38oC,血红蛋白氧饱和度为100%,用PCO2为⒌32Kpa气体平衡)所测得的血浆HCO3-的含量。正常值:22~27mmol/L, 均值:24mmol/L
SB是反映酸碱平衡代谢性因素指标(见表4-1)。
如果 SB↓,见于代谢性酸中毒。
SB↑,见于代谢性碱中毒。
但是在呼吸性碱中毒或呼吸性酸中毒时,经肾脏代偿后,SB也分别降低或升高。
AB是指隔绝空气的血液标本,在实际PaCO和血氧饱和度条件下测得血浆HCO3-的含量。
AB受呼吸和代谢两方面因素的影响(见表4-1)。正常:AB=SB。AB的意义在于:
①AB与SB差值反映了酸碱平衡呼吸性因素的指标。
呼吸 ? 代谢-代谢=呼吸因素
如果AB>SB,表明有CO2潴留,见于呼吸性酸中毒。
AB<SB,表明有CO2呼出过多,见于呼吸性碱中毒。
②两者数值等同升降,是反映酸碱平衡代谢性因素指标
AB↓=SB↓ 代谢性酸中毒
AB↑=SB↑ 代谢性碱中毒
四、BB(Buffer Basc)
BB是指血液中一切有缓冲作用的负离子碱的总和。
BB=[HCO3-]+[Hb-]+[Pr-]
正常值:45~52mmol/L,均值:48mmol/L
BB 反映酸碱平衡代谢性因素指标(见表4-1)
BB↓ 代谢性酸中毒
BB↑ 代谢性碱中毒
但是在呼吸性碱中毒或呼吸性酸中毒时,经肾脏代偿后,BB也可分别降低或升高。
五、BE (Base Excess)
BE是指标准条件下,用酸或碱滴定全血标本pH7.40时所需酸或碱的量。
正常值:0±3mmol/L BE是反映酸碱平衡代谢性因素指标。(见表4-1)
在代谢性酸中毒时,需用碱滴定,表明有碱缺失, 用-BE表示。
在代谢性碱中毒时,需用酸滴定,表明有碱过剩, 用+BE表示。如果BE负值增大(-BE↓),见于代谢性酸中毒。如果BE正值增大(+BE↑),见于代谢性碱中毒。
但是在呼吸性碱中毒或呼吸性酸中毒时,由于肾脏的代偿作用,BE也可分别负值增大或正值增大。
六、负离子间隙(Anion Gap AG)【重点】
AG是指血浆中未测定的阴离子与未测定的阳离子的差值。

根据血浆中阴阳离子总数相等的原则列出下列等式:
[Na+]+Uc=[CI-]+[HCO3-]+UA
移项后:
AG=[Na+]-([CI-]+[HCO3-])
=UA-Uc=140-(104+24)=12mmol/L
正常值:10-14mmol/L,均值:12mmol /L
AG增大:肾功能衰竭时HPO42-、SO42-、在体内潴留有机酸如乳酸,酮体在体内生成过多以及水杨酸中毒、甲醇中毒使外源性阴离子积存。AG>16 mmol/L作为判断有AG增高型代谢性酸中毒的界限。
第三节 单纯性酸碱平衡紊乱
一、 代谢性酸中毒(metabolic acidosis)
※代谢性酸中毒是指原发性[HCO3-]减少而导致pH下降。【重点】
(一)原因
1、HCO3- 直接丢失过多:
2、固定酸产生过多
(1)乳酸酸中毒
(2)酮症酸中毒

3、外源性固定酸摄入过多
(1) 水杨酸中毒
(2)含氯的成酸性药物摄入过多,如 氯化铵,盐酸精氨酸;盐酸赖氨酸。
4、固定酸排泄障碍
(1) 严重的急性和慢性肾功能衰竭
(2) 轻度、中度肾功能衰竭
5、血液稀释 稀释性酸中毒
6、高血钾 高钾性代谢性酸中毒 反常性碱性尿
(二)分类
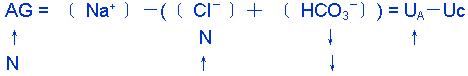
★根据AG是否增大可将代谢性酸中毒分为两大类:AG增高型代谢性酸中毒和AG正常型代谢性酸中毒。【重点】
1、 AG增高型代谢性酸中毒 见于乳酸酸中毒,酮症酸中毒,水扬酸中毒,严重的肾功能衰竭时体内固定酸排泄障碍,硫酸、磷酸等在体内蓄积的情况。
此型酸中毒的特点是AG值增高,而血氯正常。基本发生机制是除含氯以外的固定酸产生过多, 或肾排H+障碍而导致血浆中固定酸增多,消耗了HCO3-,而血氯无明显变化。这部分酸根属未测定的阴离子,所以AG值增高,而血氯正常,又称为AG增高型正常血氯性代谢性酸中毒。
2、AG正常型代谢性酸中毒 见于消化道直接丢失HCO3-,轻度或中度肾功能衰竭,使用碳酸酐酶抑制剂及含氯的酸性盐摄入过多的情况。
此型酸中毒的特点是AG正常,而血氯增高。当HCO3-浓度降低,而同时伴有Cl-浓度代偿性升高,则又称为AG正常型高血氯性代谢性酸中毒。
(三)机体的代偿调节
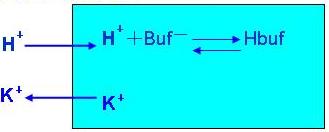
1、血液及细胞内液的缓冲作用
(1) 血液的缓冲作用(立即)
H+ + HCO3- → H2CO3 → H2O + CO2↑
H+ + Buf-→ HBuf
(2) 细胞内液的缓冲作用(2-4h)
2、肺的代偿调节作用 呼吸加深加快,肺的通量增加。几分钟即可出现。
3、肾的代偿调节作用 肾脏排酸保碱功能增强。3-5天才能以发挥最大效应。
★4、血气分析参数变化【重点】

(四)对机体的影响
★1、心血管系统【重点】
(1)室性心律失常:主要与继发性高血钾有关。因H+升高后,H+进入细胞内增加,使K+逸出细胞外。另外肾小管上皮细胞泌H+增多,泌K+减少。重度高钾血症时,由于严重的传导阻滞和心肌兴奋性消失,可造成致死性心律失常和心跳停止。
(2)心肌收缩力减弱 酸中毒引起心肌收缩力减弱的机制:
①H+可竞争性抑制Ca2+与肌钙蛋白结合亚单位结合,影响兴奋-收缩偶联;
②H+可影响Ca2+内流;
③H+可影响心肌细胞肌浆网释放Ca2+。
(3)血管系统对儿茶酚胺反应性降低:尤其以毛细血管前括约肌最明显,使血管容量不断扩大,回心血量减少,血压下降。
★2、中枢神经系统【重点】
代谢性酸中毒主要表现为中枢抑制,严重时出现嗜睡、昏迷。发生机制与下列因素有关:

① 当pH降低时,谷氨酸脱羧酶活性增强,使抑制性神经介质γ-氨基丁酸生成增多,引起中枢抑制。
② 酸中毒还影响氧化磷酸化导致ATP生成减少,脑组织能量供应不足。
二、 呼吸性酸中毒(respiratory acidosis)
※呼吸性酸中毒是指血浆中H2CO3浓度原发性升高而导致pH下降。【重点】
(一)原因
凡能导致肺通气功能障碍,使体内CO2潴留和PaCO2增高因素,均发生呼吸性酸中毒。可见于:
1、呼吸中枢抑制 2、呼吸肌麻痹
3、呼吸道阻塞 4、胸廓疾患
5、肺部疾患 6、呼吸机使用不当
(二)分类 呼吸性酸中毒按病程分为二类
1、急性呼吸性酸中毒 急剧发生的CO2潴留。
2、慢性呼吸性酸中毒 一般指24h以上的CO2潴留。
(三)机体的代偿调节
★1、细胞内外离子交换及细胞内缓冲 【重点】 这是急性呼吸性酸中毒时主要的代偿方式。
(1)体细胞内外离子交换
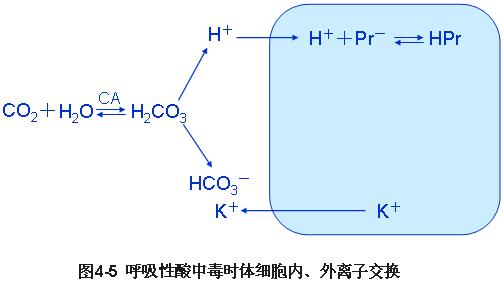
急性呼酸时,CO2在体潴留。血浆中H2CO3浓度升高,可解离成H+和HCO3-。H+进入细胞内,并被缓冲,HCO3-则留在血浆中,起到一定代偿作用。
(2) 红细胞内外离子交换

CO2升高,弥散入红细胞,在CA作用下生成H+和HCO3-,H+被Hb缓冲。HCO3- 则进入血浆,同时与Cl-交换。结果血浆的HCO3-增加,血Cl-降低。
急性呼吸性酸中毒时肾脏来不及代偿,通过细胞内外离子交换和缓冲十分有限,动脉血PaCO2每升高1.3Kpa(△PaCO2↑1.3Kpa), 血浆〔 HCO3- 〕仅升高0.7~1.0mmol/L(△〔 HCO3- 〕↑0.7~1.0mmol/L),不足以维持血浆〔 HCO3- 〕/ 〔 H2CO3〕的正常比值,所以急性呼吸性酸中毒常常是失代偿性。
★2、肾脏的代偿调节作用【重点】 这是慢性呼吸性酸中毒的主要代偿方式。
肾脏泌NH3和H+增加,重吸收HCO3-增多。肾脏的代偿作用需3~5天才能充分发挥。PaCO2每增加1.3kPa(△PaCO2↑1.3Kpa),血浆[HCO3-]增加3.5~4mmol (△〔 HCO3- 〕↑3.5~4.0mmol/L),能使血浆中〔 HCO3- 〕/ 〔H2CO3〕比值接近正常,因而在轻度和中度慢性呼吸性酸中毒常常有可能是代偿性的。
★3、血气分析参数变化【重点】

(四)对机体的影响
1、对血管的作用:CO2潴留引起脑血管舒张,脑血流量增多,常引起持续性头痛,尤其以夜间和晨起为重。
2、对中枢神经系数的影响: 可出现肺性脑病。
三、 代谢性碱中毒(metabolic alkalosis)
※代谢性碱中毒是指原发性HCO3-浓度升高而导致的pH升高。【重点】
(一)原因
1、H+丢失
(1)经胃丢失:常见剧烈呕吐及胃肠吸引,引起含HCI胃液大量丢失。
(2)经肾丢失
1)应用利尿剂
2)盐皮质激素过多:原发性醛固酮增多症、继发性醛固酮增多症、糖皮质激素过多 CuShing综合症
2、HCO3-过量负荷
1)NaHCO3应用过多
2)大量输入库存血液
3)浓缩性碱中毒
3、H+向细胞内移动
4、肝功能衰竭时血氨升高,尿素合成障碍。
★(二)分类【重点】
目前按给予盐水后代碱能否得到纠正而将其分为两类:盐水反应性碱中毒和盐水抵抗性碱中毒。
(1) 盐水反应性碱中毒 :主要见于呕吐,胃液吸引及应用利尿剂时,由于伴有细胞外液的减少,有效循环血量不足,也常有低钾和低氯存在,而影响肾排出HCO3-能力,使碱中毒得以维持,给予等张或半张的盐水来扩充细胞外液,补充Cl-能促进过多的HCO3-经肾脏排出使碱中毒得到纠正。维持因素是细胞外液减少、有效循环血量不足、低钾、低氯。
(2) 盐水抵抗性碱中毒:常见于全身性水肿,原发性醛固酮增多症,严重低钾血症及Cushing综合征等,由盐皮质激素的直接作用和低K+作用,这种碱中毒病人给予盐水治疗无效。(可用碳酸酐酶抑制,补钾,抗醛固酮药物治疗)。维持因素是盐皮质激素的直接作用和低钾。
(三)机体的代偿调节
1、细胞内外离子交换
2、肺的代偿调节:呼吸中枢抑制,呼吸浅变慢,肺通气量减少。
3、肾的代偿调节:肾脏排酸保碱功能减弱。
★4、血气分析参数变化【重点】

(四)对机体的影响
★1、中枢神经系统功能改变【重点】

严重代谢性碱中毒者,可出现中枢神经系统兴奋症状:如烦燥不安、精神错乱、谵妄、意识障碍等。发生机制:
① 血浆PH升高时,脑组织内γ-氨基丁酸转氨酶活性升高,而谷氨酸脱羧酶活性降低,故γ-氨基丁酸分解增强而生成减少。γ-氨基丁酸减少则对中枢神经系统抑制作用减弱,因此出现兴奋症状。
② 碱中毒时血红蛋白氧离曲线左移,流经脑组织的血红蛋白释放氧减少,引起脑组织缺氧。
2、血红蛋白氧离曲线左移
3、血浆游离Ca2+降低
4、低钾血症
四、呼吸性碱中毒(respiratory alkalosis)
※呼吸性碱中毒是指血浆H2CO3浓度原发性减少而导致pH升高。【重点】
(一)原因
凡引起肺通气过度的因素都可导致呼吸性碱中毒。
1、低氧血症
2、肺疾患
3、呼吸中枢受到直接刺激 见于:癔病(hystaria)、某些中枢神经系统疾病、水杨酸、氨、内毒素、高热、甲亢、发热等。
(二)分类
呼吸性碱中毒按发病时间分为二类:
1、急性呼吸性碱中毒:一般指PaCO2在24小时内急剧下降而导致的pH升高。如人工呼吸机过度通气,高热和低氧血症等。
2、慢性呼吸性碱中毒:一般指PaCO2持久的下降(超过24小时)而导致pH升高。如慢性成颅脑疾病,肝脏疾病等。
(三)、机体的代偿调节
★1、细胞内外离子交换和细胞内缓冲【重点】 这是急性呼吸性碱中毒时的主要代偿方式。

Buf-( HPO4-、Pr-、Hb-)及LAC供H+
(1) 体细胞内外离子交换〖上图〗
(2) 红细胞内外离子交换

急性呼吸性碱中毒时,肾脏的代偿调节作用尚来不及发挥,通过细胞内外离子交换和细胞内缓冲,PaCO2每下降1.3Kpa(△PaCO2↓⒈3Kpa ), 血浆〔 HCO3- 〕仅下降2mmol/L(△〔 HCO3- 〕↓2mmol/L),不能维持血浆〔 HCO3- 〕/〔 H2CO3 〕正常比值,所以急性呼吸性碱中毒常常为失代偿性。
★2、肾的代偿调节【重点】
这是慢性呼吸性碱中毒的主要代偿方式。肾脏排酸保碱的功能降低。慢性呼吸性碱中毒时,由于肾脏的代偿调节充分发挥作用,△PaCO2↓⒈3KPa,血浆△〔 HCO3- 〕↓5mmol/L,从而有效维持了血浆〔 HC03- 〕/〔 H2CO3 〕正常比值,所以慢性呼吸性碱中毒往往是代偿性的。
★3、血气参数的变化【重点】

四、对机体的影响 同代谢性碱中毒,低碳酸血症还可引起脑血管收缩,脑血流减少,患者感到头痛。
第四节 混合型酸碱平衡紊乱
※混合型酸碱平衡紊乱是指同一病人有两种或两种以上的单纯型酸碱平衡紊乱同时存在。【重点】
混合性酸碱平衡紊乱可分为双重性酸碱失衡和三重性酸碱失衡。
一、双重性酸碱失衡 双重性酸碱失衡可分为两类:呼吸和代谢混合型,代谢混合型。'

★双重性酸碱失衡有五种类型,每种类型的血液PH、PaCO2、血浆 [HCO3-]变化如下:【重点】

(1)代谢性酸中毒合并呼吸性酸中毒 特点:HCO3- 下降, PaCO2升高, 两者都使pH降低,pH明显下降。
(2) 代谢性碱中毒合并呼吸性碱中毒 特点:HCO3- 升高,PaCO2下降,两者都使pH升高,pH明显升高。
(3) 代谢性碱中毒合呼吸性酸中毒 特点:PaCO2和血浆HCO3-浓度均升高,而且两者升高程度均已超出彼此代偿所能达到的范围,呼吸性和代谢性因素分别使血液pH朝彼此相反方向移动,血液pH可在正常范围内、偏高或偏低。
(4) 代谢性酸中毒合并呼吸性碱中毒 特点:PaCO2和血浆中HCO3-浓度均降低,而且两者降低程度均已超出彼此代偿所能达到的范围,由于呼吸性和代谢性因素分别使血液pH朝彼此相反方向移动,血液PH可在正常范围内、偏高或偏低。
(5)代谢性酸中毒合并代谢性碱中毒 特点:由于导致血浆HCO3- 浓度升高和降低的原因同时存在,或相继发生。彼此相互抵消,常使血浆HCO3-浓度及血液pH可能在正常范围内、偏高或偏低。
第五节 分析判断酸碱平衡紊乱的病理生理基础
酸碱平衡紊乱类型的判断是综合分析的结果,主要结合病史对血气参数进行分析,在此基础上借助代偿予计公式的计算,可作出相应的诊断。
一、单纯型酸碱平衡紊乱的代偿予计公式

单纯型酸碱平衡紊乱时,呼吸性因素(PaCO2)的原发性变化,由代谢性因素(HCO3-)进行继发性代偿。代谢性因素的原发性变化,由呼吸性因素进行继发性代偿。根据PaCO2和 HCO3-的相互关系,按照代偿予计公式可以计算出相互的代偿予计值。
《运用公式需注意的几个问题》
1、呼酸、呼碱公式中PaCO2 以mmHg 数值计算, 需将Kpa 换算成mmHg。1Kpa=⒎5 mmHg
正常PaCO2均值为⒌32Kpa 等于40mmHg。
2、代酸有两个公式,第一个公式中[HCO3-]用实际碳酸氢盐计算。第二个公式中[ HCO3-]用标准碳酸氢盐计算。代碱公式中[HCO3-]也用标准碳酸氢盐数值计算。标准碳酸氢盐的均值为24mmoI/L。
3、公式中的△表示增加或减少的绝对值。
↑是增加,↓是减少。
★二、判定步骤【重点、难点】
第一步:根据病史和血气参数分析,确定选用一种类型的代偿予计公式。
第二步:用代偿予计公式求出计算值(代酸第一个公式无此步骤)
第三步:计算代偿予计值
代偿予计值=均值±计算值
〔HCO3- 〕代偿予计值=24 ±计算值 mmoI/L
〔PaCO2〕代偿予计值=40±计算值 mmHg
第四步:判定
把实测值和代偿予计值进行比较,如果实测值在代偿予计值范围之内,可判定为单纯型酸碱平衡紊乱。如果实测值在代偿予计值范围之外,判定为混合型酸碱平衡紊乱。
如果pH正常,而PaCO2和血浆[HCO3-]显著偏离正常范围,提示有混合型酸碱平衡紊乱。
如果AG>16mmoI/L,提示有AG增高型代谢性酸中毒。
《例题》某糖尿病患者,血气分析结果是:pH⒎25 ,PaCO2
⒊96kpa, HCO3-16mmoI/L,血 Na+141 mmoI/L,CI-105mmoI/L。
病史分析:糖尿病患者,胰岛素缺乏,脂肪分解加速可
产生酮症酸中毒,属AG增高型代谢性酸中毒
血气分析:pH↓酸中毒, PaCO2↓代酸后呼吸代偿,
[HCO3-]↓ 代谢性酸中毒。
1、选择代谢性酸中毒的代偿予计公式:
PaCO2=⒈5×[HCO3-] +8±2
2、用代偿予计公式求出代偿予计值
PaCO2=⒈5×16+8±2=32±2mmHg
3、判定 将实测值与代偿予计值进行比较
实测值 PaCO2为30mmHg,在代偿予计值(32±2mmHg)范围之内,判定为代谢性酸中毒。
4、计算AG值
AG=〔 Na+〕-(〔Cl-〕+〔 HCO3- 〕=141-(105+16)=20mmol/L AG﹥16mmol/L
5、结论: AG增高型代谢性酸中毒(失代偿性)
另法:
1、 选代谢性酸中毒代偿予计公式(2):
△PaCO2↓=⒈2×[HCO3-] ±2
2、用代偿予计公式求计算值
△PaCO2=⒈2×(24-16)±2=9.6 ±2mmHg
3、代偿予计值是:PaCO2=40-9.6=30.4±2mmHg
4、实测值为30mmHg、在代偿予计值(30.4±2mmHg)范围内。 AG计算同上。判定为AG增高型代谢性酸中毒
(失代偿性) |
